^
Embolie Pulmonaire
Index
Phlébites |
DDimeres |
Scores Well's et Geneve
l'EP |
CAT Suspicion d'EP |
CAT EP non grave confirmée |
l'EP en choc
UPDATE 2026 - Recos US:
Sur le diagnostic, les patients avec suspicion doivent être évalués par un score de risque (Wells ou Genève modifié). Lors que le risque est faible (< 15%) les critères PERC sont indiqué pour exclure l'EP ou reclassifier en risque intermédiaire. Lorsque le risque est intermédiaire, un dosage des D-Dimères avec un seuil placé à l'âge x 10 ou l'algorithme YEARS permettent d'exclure une EP. Si le risque est élevé, l'angioscanner est recommandé.
La sévérité est ensuite évaluée selon 5 stades, notamment grâce aux score Hestia, PESI ou sPESI : A: infraclinique/Asymptomatique, B: symptomatique avec score de sévérité faible, C: symptomatique a score de sévérité élevé, D et E : symptomatique avec hypotension, ou signes de choc. A partir du grade C, la mesure d'un marqueur cardiaque (BNP ou troponine), des lactates et une ETT sont recommandés.
La grosse partie de la prise en charge décrite concerne les EP grade C ou plus. Les EP grade B peuvent avoir un traitement en ambulatoire. En l'absence de facteur de risque majeur, une anticoagulation prolongée au delà des 3-6 mois initiaux est recommandée avec une demi-dose d'AOD dès le 1er épisode mais une décision partagée peut conduire à ne pas prolonger le traitement si c'est le 1er épisode. En cas de refus ou contre indication à une anticoagulation prolongée, l'aspirine peut être proposée; et en cas de récidive sous AOD demi-dose au long cours, un traitement au long cours pleine dose est indiqué . En cas de facteur de risque majeur (chirurgie, immobilisation, traumatisme majeur) il est recommandé de s'arrêter à 3-6 mois. En cas de facteur persistant, il est recommandé de poursuivre l'anticoagulation
Il est recommandé une consultation à 1 semaine, puis dans les 3 mois pour discuter de l'anti-coagulation et évaluer le risque d'hypertension pulmonaire thromboembolique chronique (persistance de symptômes tels que la dyspnée ou gène fonctionnelle). Après une EP, un examen clinique et la participation aux dépistages de cancers recommandés est recommandée, mais il est recommandé de ne pas faire de scanner ou autre pour chercher un cancer. Le bilan de thrombophilie est proposé si EP avant 55 ans sans facteurs de risque ou si antécédent familiaux de MTEV. Un antécédant d'EP peut indiquer le port de chaussettes de contention si avion > 5h (grade B d'après 1 ECR), et pourrait faire discuter une dose unique d'AOD (avis d'expert)
Mécanisme
Oblitération d'une ou plusieurs branches de l'artère pulmonaire par un caillot sanguin ou par un quelconque corps étranger circulant (graisse, gaz...)
Rappel anat
- En amont du thrombus le coeur droit est dilaté.
- HTAP mécanique secondaire à l'obstruction mais aussi par vasoconstriction artérielle reflexe.
- Défaillance du VD avec dilatation, hyperpression veineuse en amont et diminution du débit en aval
- Insuffisance coronarienne fonctionnelle
- En aval le poumon peut être normal ou infarci:
Shunt: zones ventilées non perfusées
Cs pour
Début brutal avec dyspnée, douleur thoracique point de côté ou médiane simulant un angor. Toux, anxiété.
Nombreuses formes atypiques. En particulier:
- Constitution rapide d'un collapsus avec état de choc. La baisse de la TA est le stade ultime de la défaillance hémodynamique d'une EP.
- Formes massives avec arrêt cardiaque et mort
- Installation d'un choc cardiogénique d'emblée
- Forme simulant un oedème aigu du poumon, une pneumopathie
- Forme à type de syncope isolée
Le début n'est pas toujours brutal: une dyspnée progressive d'IVG est possible.
La douleur peut sembler pariétale en étant augmentée par la palpation.
L'association d'une dyspnée intense et d'un choc cardiogénique incontrolable est très en faveur d'une EP grave.
L'Examen
- Les signes droits sont inconstants (30% des EP massives).
- Tachycardie constante
- Galop droit présystolique
- Éclat de B2 au foyer pulmonaire
- Frottement péricardique passager
- Turgescence jugulaire (augmentation de la pression veineuse)
- Hépatomégalie douloureuse et reflux hépatojugulaire
- Recherche systématique de signes de phlébite.
Contribue le plus à retenir le Dg [Signes à la loupe d'embolie pulmonaire Prescrire 2019]:
- Syncope
- Présence d'un oedeme de la jambe ou d'une TVP
- Un choc
Contribue le plus à écarter le Dg:
- l'absence de dyspnée brutale
Cas de la grossesse
2nde cause de moralité en France, 1ere dans le monde.
Proba x 5
TVP du membre inférieur gauche dans 80-90% des cas
PAS de DOSAGE des D-Dimères si suspicion d’EP chez la femme enceinte
Examens Complémentaires initiaux
Bio
BNP et tropo sont des signes de gravité qui font plutôt mettre sous HNF qu'HBPM.
- Lactatémie en cas d'acidose métabolique et d'état de choc
- DDimères si indiqué
- BNP: bonne valeur prédictive négative d'un résultat normal.
- Troponine
ECG
La dilatation du ventricule droit provoque un étirement de la branche droite du faisceau de His, qui se traduit par l’apparition brutale d’un bloc de branche droit incomplet, voire complet si l’embolie ampute la circulation pulmonaire de plus de 50%.
On suspecte une embolie si [book.cardio-fr.com]:
- en V1, la phase terminale prend un aspect atypique par une surélévation de ST suivie d’une onde T négative et symétrique. Ce phénomène s’accentue lorsque le QRS, en principe triphasique avec une onde R’, fait place à un aspect qR, voir QS.
- L’axe électrique du cœur est déplacé vers la droite sans forcément dépasser + 90°.
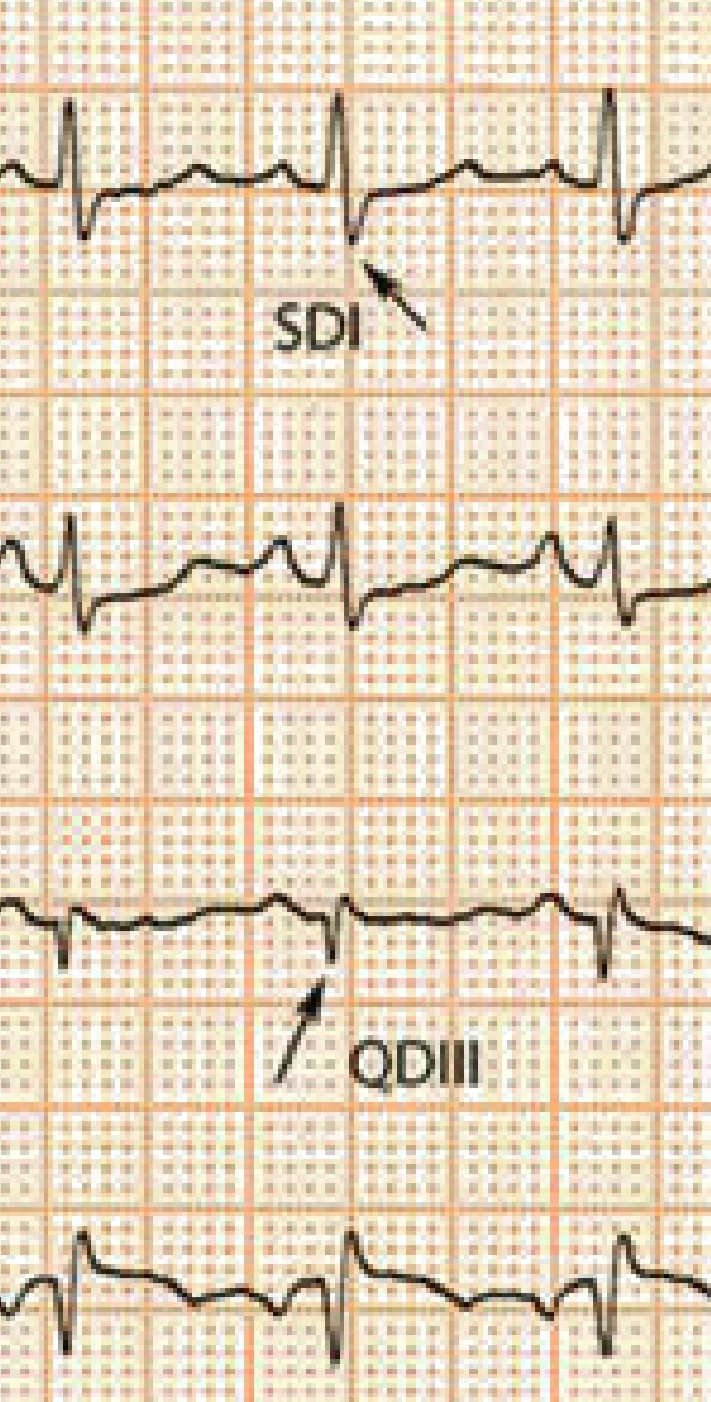
- La dilatation ventriculaire entraîne également une rotation horaire du cœur autour de son axe crânio-caudal attesté par un aspect S1q3T3 (onde T négative en III)
 [un ecg typique dembolie pulmonaire] Cf. https://www.e-cardiogram.com/s1q3/
[un ecg typique dembolie pulmonaire] Cf. https://www.e-cardiogram.com/s1q3/
- Abréviation qui signifie "onde S en DI et onde Q en DIII". Il traduit une dextro-rotation – physiologique ou pathologique – le long de l’axe longitudinal du cœur, ce qui amène le ventricule droit davantage en avant et à droite du ventricule gauche.
- ni sensible: présent dans moins de 10% des embolies
- ni spécifique: se rencontre chez l’adulte longiligne, au cours du bloc de branche droit et dans les autres pathologies avec surcharge ventriculaire droite comme une BPCO ou une hypertension artérielle pulmonaire
- dans les dérivations précordiales, par un déplacement de la zone de transition vers la gauche.
- Tachycardie sinusale
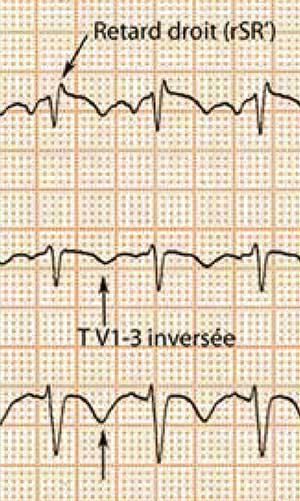
- Bloc de branche droit, le plus souvent incomplet, transitoire
- T inversé en précordiales droites : V1 à V4
- Parfois, signes de lésion sous-épicardique en précordiales droites et parfois en D2 D3 VF.
Intérêt de disposer d'un E.C.G. enregistré avant l'accident, pour apprécier le caractère récent des modifications.
La dilatation du ventricule droit provoque un étirement de la branche droite du faisceau de His, qui se traduit par l’apparition brutale d’un bloc de branche droit incomplet, voire complet si l’embolie ampute la circulation pulmonaire de plus de 50%.
On suspecte une embolie si,
- en V1, la phase terminale prend un aspect atypique par un ST+ suivie d’une onde T négative et symétrique. Ce phénomène s’accentue lorsque le QRS, en principe triphasique avec une onde R’, fait place à un aspect qR, voir QS.
- L’axe électrique du cœur est déplacé vers la droite sans forcément dépasser + 90°.
- La dilatation ventriculaire entraîne également une rotation horaire du cœur autour de son axe crânio-caudal attesté par un aspect S1q3T3 (onde T - en III) et dans les dérivations précordiales, par un déplacement de la zone de transition vers la gauche. La zone de transition correspond à la dérivation précordiale (normalement V3) où l’amplitude de l’onde R est la plus proche de celle de l’onde S.
Les signes électriques de l’embolie pulmonaire ne sont pas spécifiques:
- sur fond d’un bloc de branche droit préexistant, les ondes Q en III et QS en V1 peuvent être dues à un infarctus respectivement inférieur ou antéro-septal.
- De même le segment ST + en V1 peut être l’image d’une ischémie-lésion antéro-septale. https://book.cardio-fr.com/fr/06-insuffisance-coronaire/03-embolie-pulmonaire
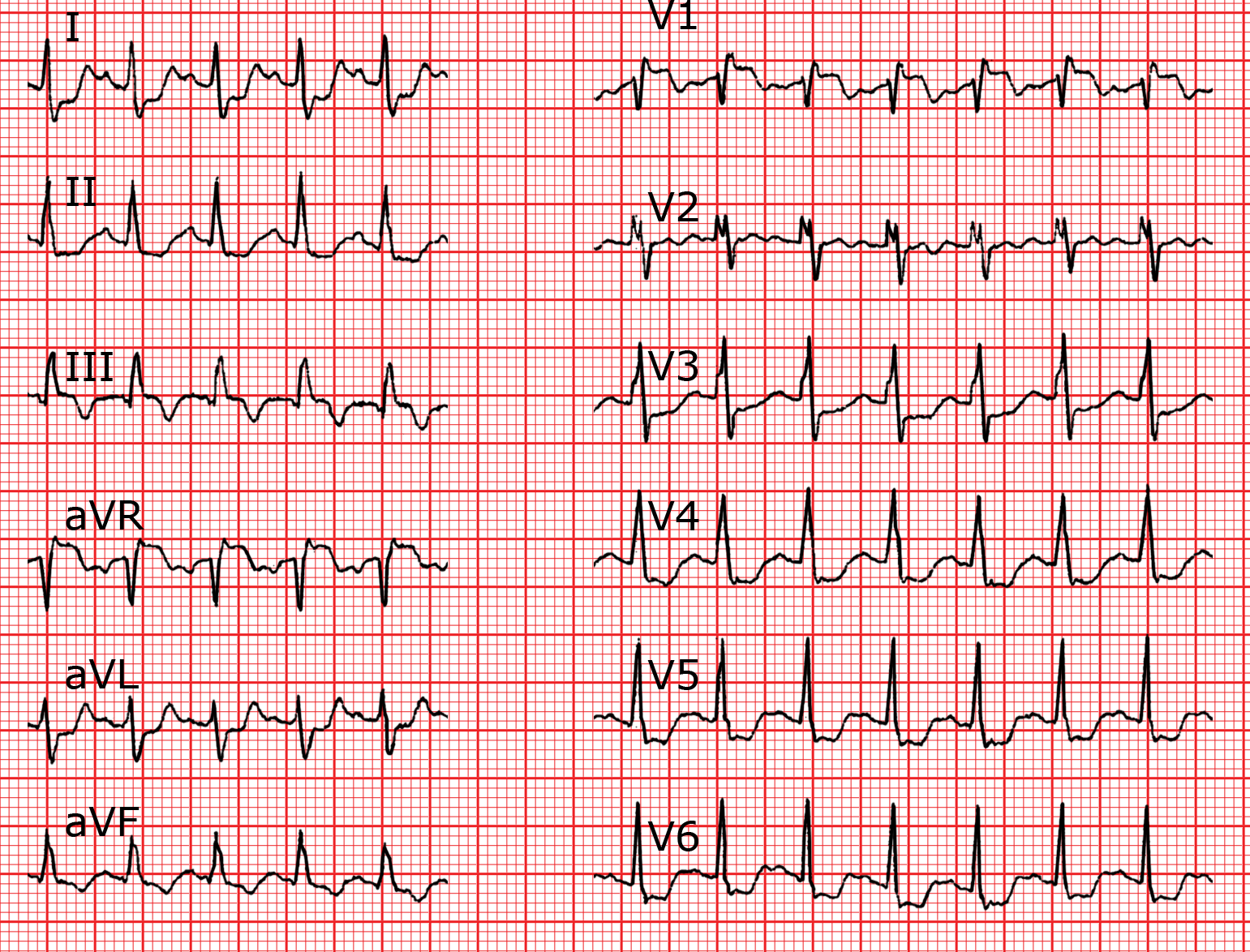
ECG enregistré au cours d’une embolie pulmonaire avec les signes classiques: ondes S1 et q3 avec ondes T négatives en III et sus-décalage du segment ST en V1.
Les gaz du sang
Gaz du Sang
Si poss. sous air ambiant. Montrent un shunt non spécifiques hypoxie et hypocapnie (mais peuvent être normaux)
Stratégie
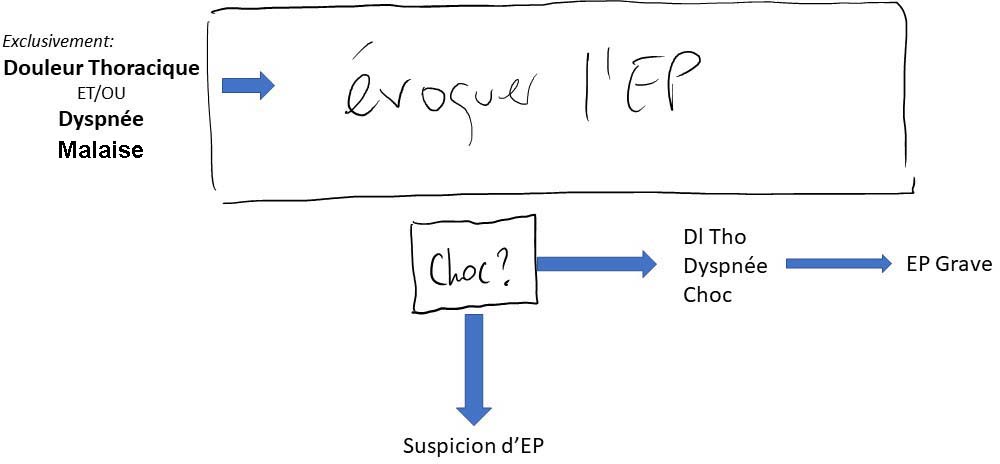
Cas:
Cas clinique et jurisprudences
Sources

 [un ecg typique dembolie pulmonaire] Cf. https://www.e-cardiogram.com/s1q3/
[un ecg typique dembolie pulmonaire] Cf. https://www.e-cardiogram.com/s1q3/

